首頁 ﹥ 動態消息 > 2026年媒體報導 > 肺癌無症狀難防!醫籲:有家族史應善用 LDCT 篩檢保命 2026-01-08
圖/文 恩主公醫院提供
肺癌長年高居國人癌症死亡原因首位,其最大風險在於「早期幾乎沒有症狀」。根據衛生福利部死因統計,已連續超過 21年蟬聯台灣癌症死亡首位,2024 年共有 10,495 人死於氣管、支氣管和肺癌,死亡人數逐年攀升,凸顯肺癌防治是國人重要的健康議題。
恩主公醫院胸腔外科主任陳右儒指出,肺癌包含多種類型,其中肺腺癌是目前最常見的一種肺癌類型,不僅好發於抽菸者,在未曾抽菸的族群中比例也逐年增加。隨著政府推動低劑量電腦斷層(LDCT)肺癌篩檢政策,臨床上愈來愈多民眾在健檢時、尚未出現症狀前即被發現肺部病灶,且受檢年齡層橫跨三、四十歲至七、八十歲,顯示肺癌風險並非僅限於特定族群,及早篩檢有助於爭取治療時機。
▌一家三口接連發現病灶 關鍵就在「家族史警覺」
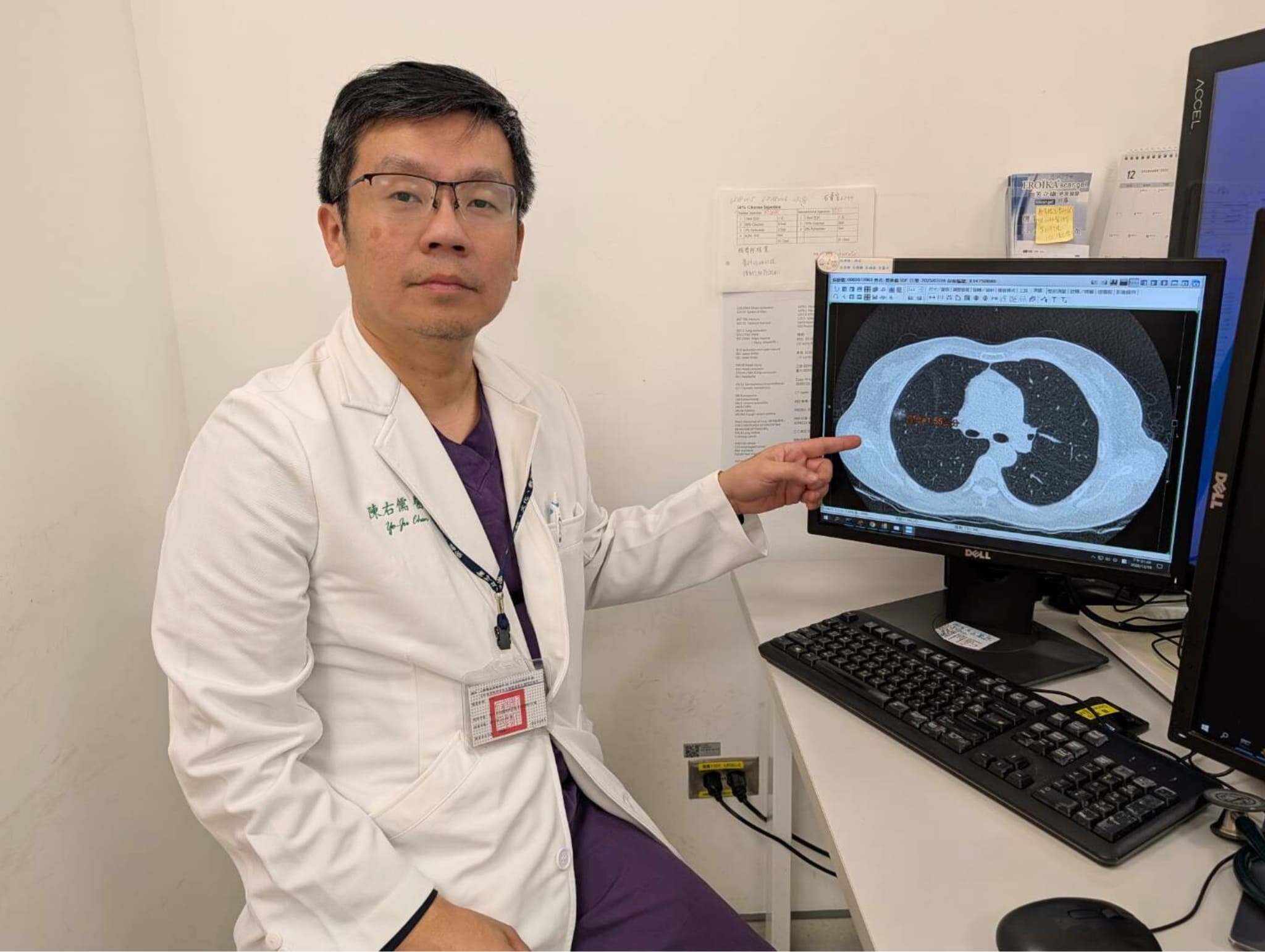
陳右儒醫師分享一個印象深刻的臨床案例:一名約八十多歲的女性,因為跌到外傷接受電腦斷層檢查時,意外發現肺部異常,後續確診為早期肺腺癌並接受手術治療。由於母親罹癌,家屬提高了警覺,陸續接受LDCT篩檢,其中兩位女兒及早發現肺癌接受手術治療。
其中一名五十多歲的女兒,在第一次篩檢時發現肺部有極小的毛玻璃樣結節,因影像變化不明顯,先依醫囑進行追蹤。2年後再次檢查,該病灶已成長約1.55公分,考量其已超過單純追蹤的安全界線,加上病人本身具有家族史風險,經綜合影像表現與臨床評估後,建議接受手術治療。術後病理結果確認為極早期肺腺癌,治療後僅需規律門診追蹤。
另一名同樣五十多歲的女兒則被發現屬於癌前期病變(非典型腺體增生),同樣在早期即接受處置。三人皆在無明顯症狀的情況下被發現病灶,治療過程以微創胸腔鏡手術為主,術後恢復良好,僅需規律回診追蹤,未影響原有生活功能。
陳右儒醫師指出,這類案例凸顯「家族史」在肺癌風險評估中的重要性,即使本人不抽菸、生活型態看似健康,只要直系親屬曾罹患肺癌,就應提高警覺,與醫師討論是否適合接受篩檢。
▌早期發現有助於保留肺功能 微創手術常見且恢復快
目前政府補助LDCT篩檢對象包含:具肺癌家族史者(男性 45–74 歲、女性 40–74 歲,且其父母、子女或兄弟姊妹曾確診肺癌),以及重度吸菸者(50至74歲吸菸史達20包-年以上,仍在吸菸或戒菸未達15年)兩類高風險族群,可依規定接受 2 年 1 次 LDCT 檢查。符合補助資格之民眾,應把握機會進行篩檢。
陳醫師分享臨床經驗:若能在早期發現肺癌,手術治療通常較可保留更多正常肺組織,多採胸腔鏡微創手術進行切除,亦可採用達文西機械手臂微創手術執行,可減小手術傷口大小,恢復期更短,多數患者術後住院約2至3天即可返家休息,對生活影響相對有限。相較於晚期才診斷,早期篩檢、治療與規律回診追蹤,有助於提升整體治療成效與生活品質的重要因素。
▌AI 協助標示可疑影像 但「是不是癌」仍要回到臨床判斷與病理診斷
針對民眾擔心 LDCT 可能出現偽陽性問題,陳右儒醫師說明,影像檢查可搭配 AI 協助標示可疑訊號、降低遺漏風險,但被標示不等於就是癌症,最終仍需由放射科與臨床醫師綜合判讀,並依結節型態決定追蹤、進一步影像檢查,或採取定位切片等方式取得組織,並由病理科診斷確認是否為癌症
陳右儒醫師強調,並非所有發現的肺結節都需要立刻手術,有些病灶可透過定期影像追蹤觀察;關鍵在於「與可信任的專科醫師持續討論」,共同做出最合適的醫療決策。
▌醫師提醒:篩檢之外,戒菸、運動與防護同樣重要
陳右儒醫師表示,戒菸仍是守護肺部健康的首要行動;平時可依體能規劃規律運動,如游泳、慢跑或步道健走,幫助維持心肺功能。若工作環境可能接觸粉塵或揮發性化學物質,也應確實做好防護、正確配戴口罩,降低長期暴露風險。若有家族史或符合政府補助之民眾,建議主動了解LDCT篩檢資訊,把握早期發現、早期處置的機會。